Cheratocono… di cosa si tratta
Il Cheratocono Si tratta di una malattia oculare non infiammatoria progressiva che colpisce la cornea provocandone la deformazione. A causa di questo disturbo la cornea normalmente rotonda tende ad assottigliarsi assumendo la forma di un cono gonfiandosi verso l’esterno dell’occhio. ..
NUOVO CORONA VIRUS
Coronavirus cos’è? Cosa fare per evitare l’infezione? I Coronavirus ..

ECOCOLORDOPPLER DEI TRONCHI SOVRAORTICI
ECOCOLOR DOPPLER DEI TRONCHI SOVRAORTICI Che cos’è? Perché viene effettuato? L’ecocolor Doppler dei tronchi sovraortici (TSA) è un tipo di ecografia vascolare che permette di valutare la funzionalità delle arterie che nascono dall’arco dell’aorta (A. Carotidi e A. ..
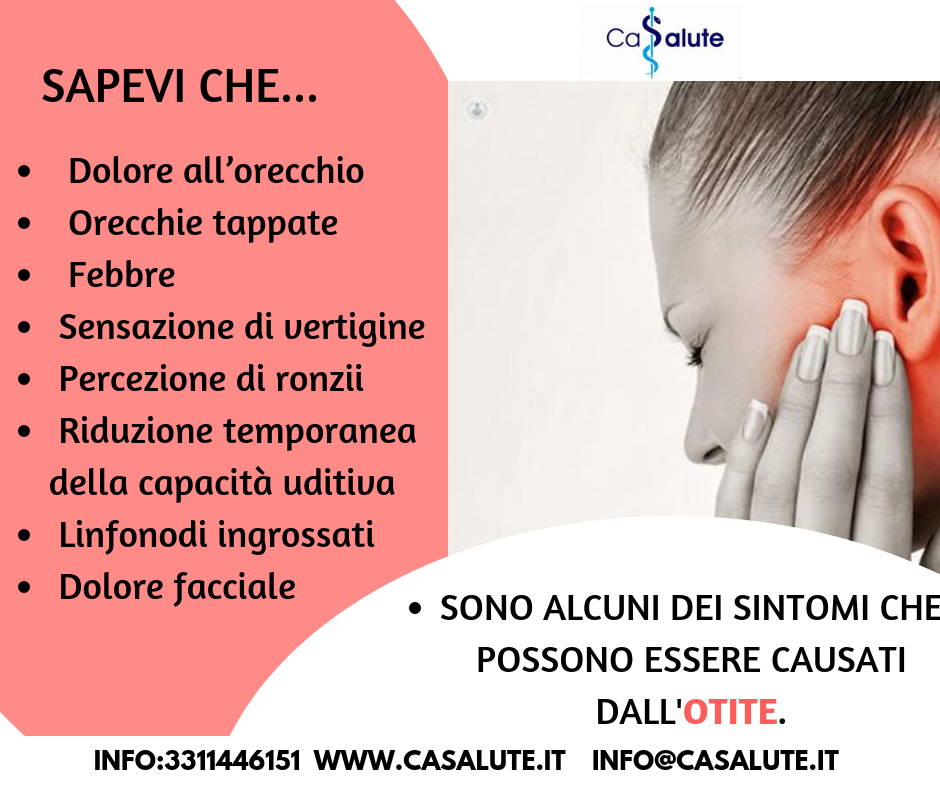
Otite, come riconoscerla, e quando è il caso di fare una visita.
I malanni di stagione e l’otite . L’otite è un infiammazione dell’orecchio sostenuta da batteri virus e miceti. Questa infezione spesso è conseguenza di un’altra affezione quale rinite, influenza o allergia che possono causare congestione e gonfiore delle vie nasali e delle ..
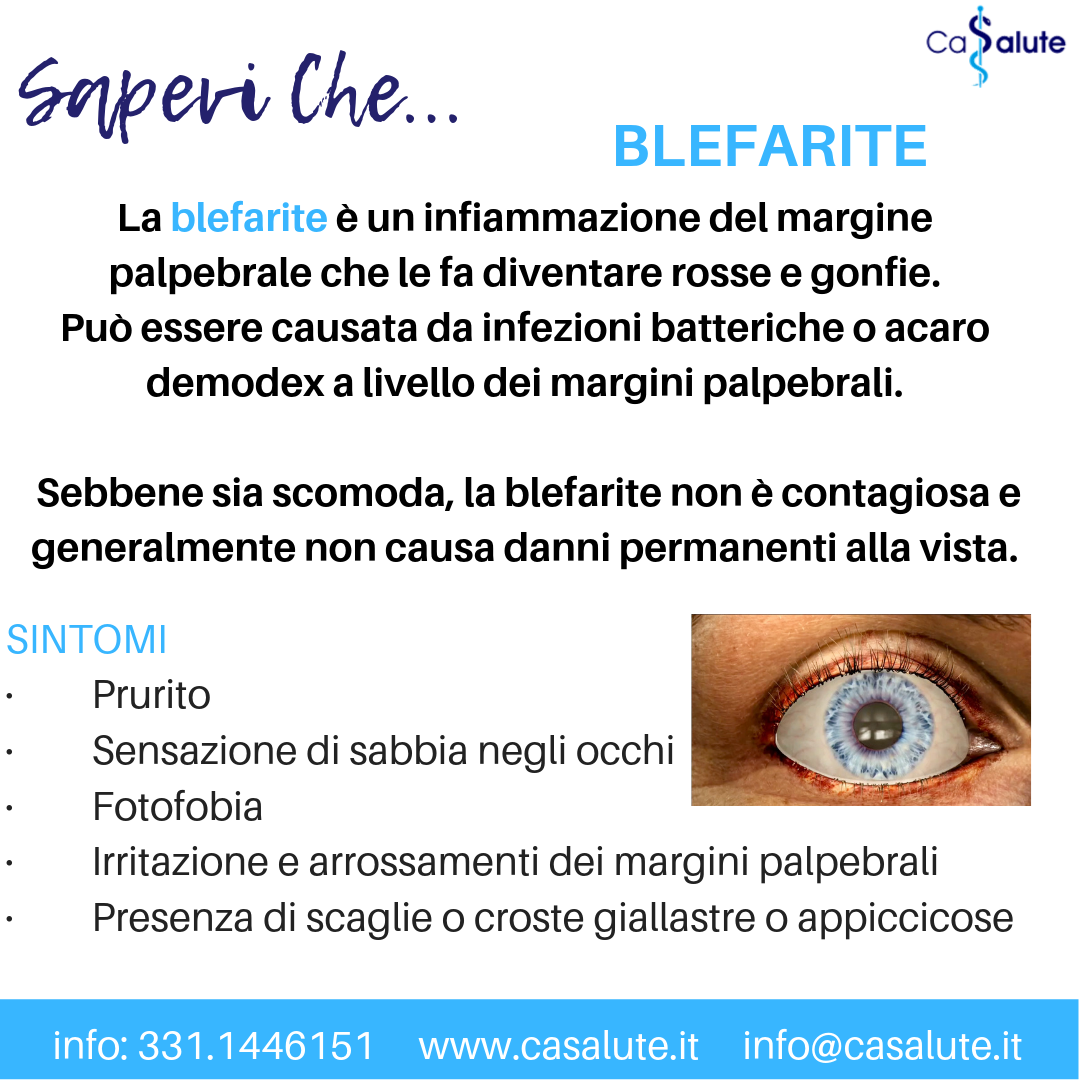
BLEFARITE
Blefarite La blefarite è un infiammazione del margine palpebrale che le fa diventare rosse e gonfie Può essere causata da infezioni batteriche o acaro demodex a livello dei margini palpebrali, ma talvolta anche l’occhio secco può esserne causa. Sebbene sia ..
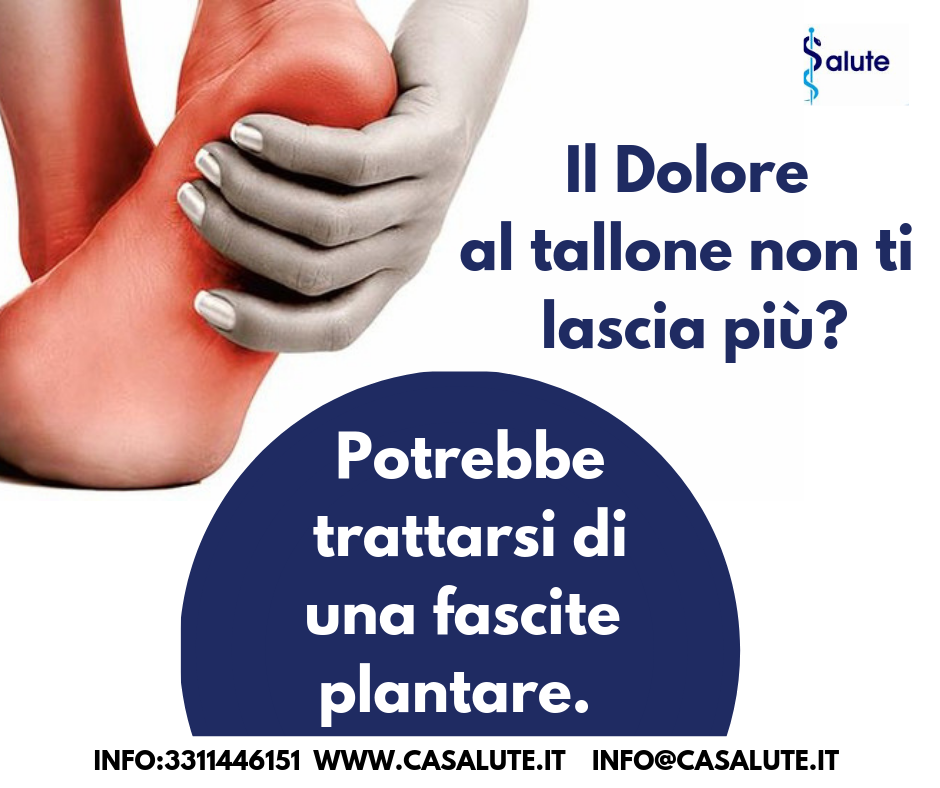
FASCITE PLANTARE
Fascite plantare Quel dolore al tallone che non vuole passare La fascite plantare è una delle cause più comuni di dolore al tallone. Si verifica quando la forte fascia di tessuto che sostiene l’arco del piede diventa irritata e infiammata. È ..

Orzaiolo
ORZAIOLO Si tratta di un’infiammazione delle ghiandole sebacee collocate alla base delle ciglia dell’occhio. È un piccolo nodulo doloroso, di solito si forma all’interno o all’esterno della palpebra. Solitamente colpisce un solo occhio e si sviluppa molto rapidamente. Le cause: ..

Pachimetria corneale
Pachimetria corneale Cos’è? E quando è il caso di dover effettuare questo esame. La pachimetria corneale è un esame non invasivo,e misura velocemente lo spessore della cornea che rappresenta la parte anteriore dell’occhio. Va fatto prima di effettuare diversi tipi di ..
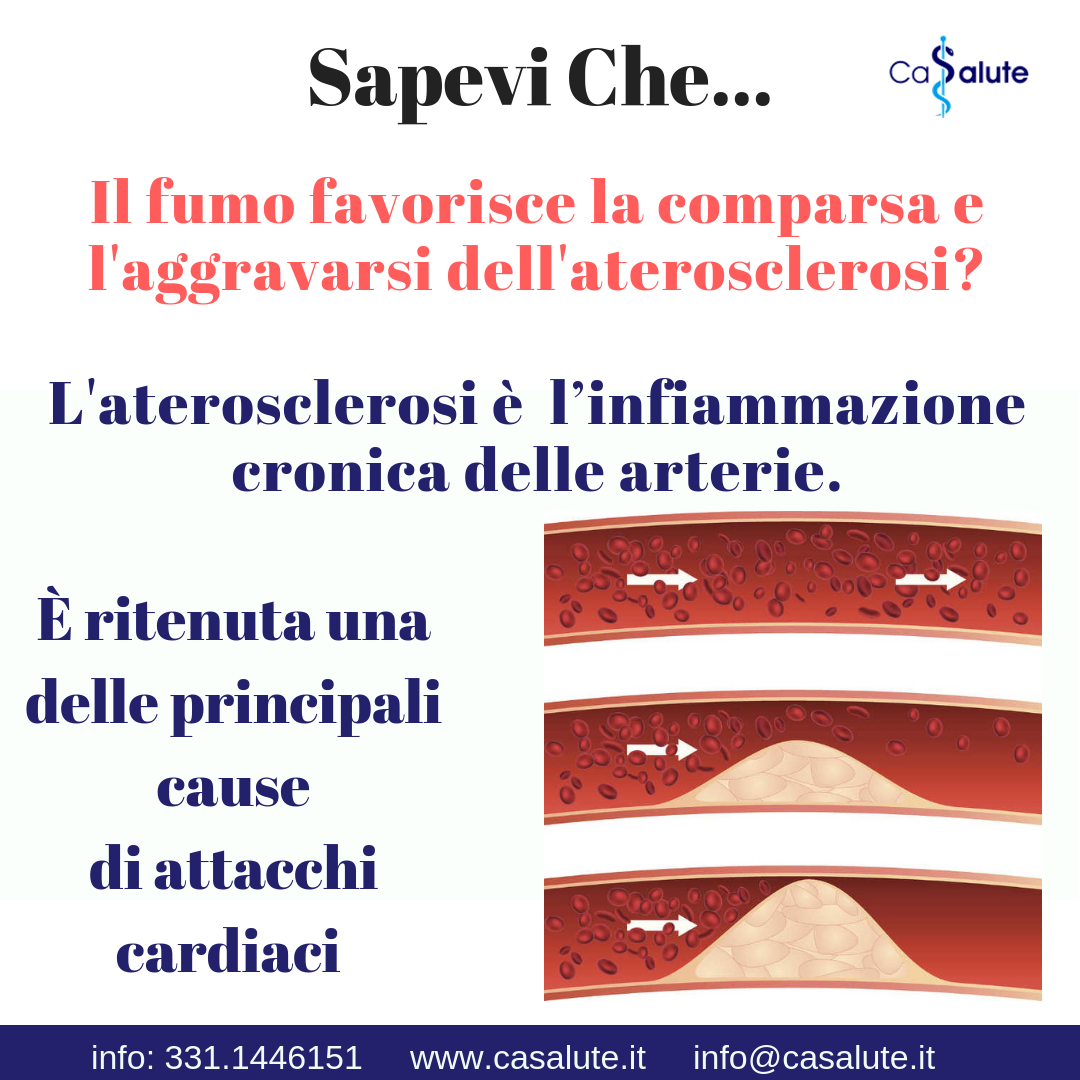
Fumo, cuore e aterosclerosi.
Fumo, cuore e aterosclerosi. Smettere di fumare è importante Il Fumo di Sigaretta rappresenta il principale fattore di rischio per la nostra salute. L’assunzione costante e prolungata di tabacco è in grado di incidere sulla durata della vita media oltre ..

Apriamo gli occhi
Arrivederci vacanze…si ritorna a scuola Il periodo estivo sta per concludersi. Settembre è arrivato e con esso anche il ritorno a scuola per i nostri bambini è vicino. Il periodo delle vacanze è stato pieno di cambiamenti che pian piano ..